肝臓がんなどさまざまな合併症が起こる肝硬変
 肝硬変とは、肝炎や肝機能障害が進行し、肝臓が硬く線維化した状態を指します。
肝硬変とは、肝炎や肝機能障害が進行し、肝臓が硬く線維化した状態を指します。
肝硬変になると、肝機能はさらに低下し、アルブミン、血小板数の減少が顕著に認められます。肝臓がんや胃食道静脈瘤、肝性脳症など、さまざまな合併症のリスクも高まります。
以前までは不治の病でしたが、現在は早期に適切な治療を行うことで、肝硬変の進行を食い止めることが可能です。
肝硬変の原因
肝硬変の原因としてもっとも多いのが、C型肝炎です。C型・B型を含めたウイルス性の肝炎を原因とする肝硬変は、肝硬変全体の80%以上を占めると言われています。それ以外にも、アルコールの飲み過ぎ、脂肪肝、薬剤性の肝障害なども、肝硬変の原因となります。
肝硬変の症状チェック
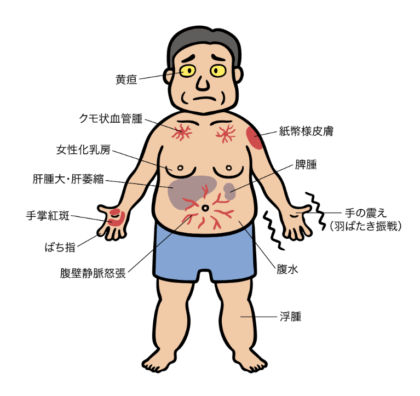
- 皮膚のかゆみ
- 黄疸
- 腹水
- むくみ
- 全身倦怠感、疲れやすさ
- 食欲不振
- クモ状血管腫(二の腕、肩、胸などの赤い放射状の斑点)
- 手掌紅斑(手指の付け根の紅斑)
- 意識障害(肝性脳症)
- 消化管出血(胃食道静脈瘤)
肝硬変になっても、初期の段階では無症状であることが多くなります。
肝硬変の検査
主に、以下のような検査を行い、診断します。
血液検査
肝細胞の損傷の程度を示すAST・ALT、胆汁のうっ滞を示すALP、アルコール性肝障害・胆汁のうっ滞を示すγ-GTP、その他アルブミン・コリンエステラーゼ、血小板数、総ビリルビン、アンモニアなど、肝臓や肝臓の機能と関連する項目について調べます。
腹部超音波検査
肝臓の大きさや形、異常血管・腹水の有無、肝臓の硬さなどを調べます。また、肝臓がんの発見も可能です。
CT検査・MRI検査
肋骨や肺の影に隠れて超音波検査で肝臓を十分に観察できない場合には、CT検査やMRI検査を行います。
CT検査では、胃食道静脈瘤の診断も可能です。
肝生検
皮膚の上から針を刺し、組織を採取して顕微鏡で観察します。
胃カメラ検査
胃食道静脈瘤の合併が疑われる場合には、胃カメラ検査を行います。
肝硬変は治るのか?治療方法について
肝硬変が治る、つまり肝臓が元の状態に戻るということはありません。
しかし、適切な治療を行うことで、肝硬変の進行を食い止めることは可能です。進行を食い止めることは、合併症の予防、そして命を守ることにつながります。
薬物療法
病態や症状に応じて、さまざまなお薬を処方します。
肝臓の炎症を抑える肝庇護剤、腹水・むくみを改善する利尿剤、静脈瘤の破裂を防ぐ粘膜保護剤、高アンモニア血症を改善する抗生物質などがあります。
食事療法
初期であれば、カロリー・タンパク質を適正量摂ること、ビタミン・ミネラル・食物繊維を多めに摂ることなどが大切になります。反対に、塩分・鉄分は摂り過ぎないように注意します。
中期以降は、その病状に応じた食事療法を行います。腹水やむくみがある場合には水分・塩分を控えめにする、静脈瘤がある場合には刺激物を避ける、肝性脳症がある場合にはタンパク質を控え食物繊維を多めに摂るといった対応が必要です。
また、禁酒をしましょう。
生活習慣の改善
食事以外の生活習慣については、軽い運動、趣味などによるストレスの解消などが大切になります。
肝移植
肝硬変が進行し、保存的治療では効果が得られない場合には、肝移植を検討します。
肝不全、肝細胞がんなどがある場合も同様です。
40~50代から罹患率が高くなる肝癌
 肝癌とは、肝臓にできるがんの総称です。そのうち、90%以上を肝細胞ががん化した肝細胞癌が占めます。そのため、肝癌と言えば一般的には肝細胞癌のことを指します。
肝癌とは、肝臓にできるがんの総称です。そのうち、90%以上を肝細胞ががん化した肝細胞癌が占めます。そのため、肝癌と言えば一般的には肝細胞癌のことを指します。
男女比は約2:1で、男女とも40~50代くらいから罹患率が高くなります。
肝癌の原因
肝癌の原因としてもっとも多いのが、C型肝炎です。次いで、B型肝炎が挙げられます。
その他、多量飲酒、肝硬変、喫煙、加齢なども肝癌のリスクを高める因子となります。
多くの場合、肝炎が進行し、肝硬変を経て、肝癌が発生します。
肝癌になりやすい人
- B型肝炎の人
- C型肝炎の人
- お酒をよく飲む人
- 喫煙をしている人
- 40歳以上の人
上記に該当する場合、そうでない人と比べると、肝癌のリスクが高くなると言えます。なお、罹患率は40~50代くらいから上昇を始め、年齢を重ねるほど、高くなります。
肝癌の症状
- 全身倦怠感、疲れやすさ
- 食欲不振
- 黄疸
- 吐き気
- お腹の張り
- 出血傾向
- 腹水、むくみ
- クモ状血管腫(二の腕、肩、胸などの赤い放射状の斑点)
- 手掌紅斑(手指の付け根の紅斑)
- 意識障害(肝性脳症)
- 消化管出血(胃食道静脈瘤)
肝癌特有の症状というものはあまりなく、進行した肝炎や肝硬変の症状、またその合併症の症状として、上記のようなものが見られます。
肝癌の検査
主に、以下のような検査を行います。
血液検査
AFP、PIVKA-Ⅱ、AFP-3分画といった腫瘍マーカーについて調べます。あくまで補助的な検査であり、画像検査の結果とあわせて、診断に用います。
腹部超音波検査
肝癌の有無や性状、腹水などについて観察します。
CT検査・MRI検査
肝癌の分布、浸潤・転移などについて、詳しく調べられます。造影剤を使用することもあります。
肝生検
エコーで確認しながら、皮膚の上から針を刺して組織を採取し、顕微鏡で詳しく調べます。これまでの検査で腫瘍の性質が分かりにくい場合に実施されます。
肝癌の治療
主に、以下のような治療が行われます。
手術
遠隔転移がなく、肝予備能(肝臓の残された機能の程度)が一定程度保たれており、癌の数が少ない場合には、手術の適応となります。侵襲の少ない腹腔鏡手術で対応できることもあります。
条件を満たしている場合には、肝移植も検討されます。
局所療法
皮膚の上から肝癌へと針を刺し、通電し熱を発生させることで、癌細胞を焼灼します。
手術と比べて、お身体への負担が抑えられます。
塞栓療法
手や脚の付け根の動脈からカテーテルを挿入し、肝癌の近くで抗がん剤や塞栓物質を投与する治療です。
根治性は高くありませんので、何度か繰り返す必要があります。
薬物療法(分子標的薬・抗がん剤)
癌細胞による血管新生を抑制する分子標的薬、抗がん剤などを使用します。
放射線治療
手術・局所治療の適応外となったり、骨・脳に転移した場合の症状の緩和を目的として、放射線治療が行われることがあります。








